 در این مقاله می خوانید
در این مقاله می خوانید
دژنراسیون ماکولا اصلیترین علت کاهش و از دست رفتن بینایی در افراد بالای 60 سال است. در این مقاله با روش های تشخیص، درمان و علائم این بیماری آشنا می شوید. ...

در بیماری دژنراسیون ماکولا بخش کوچک مرکزی شبکیه چشم که به نام لکه زرد (ماکولا) شناخته میشود تخریب میگردد. شبکیه صفحهای از بافتهای عصبی حساس به نور در پشت چشم است. چون این بیماری در افراد مسن دیده میشود اغلب بهعنوان دژنراسیون ماکولا وابسته به سن (AMD) از آن نامبرده میشود. اگرچه دژنراسیون ماکولا تقریباً هیچوقت منجر به کوری کامل نمیشود اما میتواند موجب کاهش قابلتوجهی در بینایی گردد.
انواع دژنراسیون ماکولا
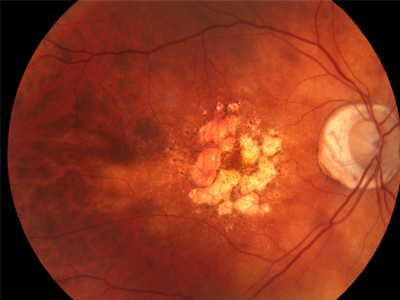
دو نوع اصلی دژنراسیون ماکولا وابسته به سن وجود دارد:
• نوع خشک: دژنراسیون ماکولای نوع خشک با رسوب زردرنگی به نام دروسن (drusen) در لکه زرد چشم شناخته میشود. چند دروسنِ کوچک ممکن است تغییری در بینایی ایجاد نکند اما با افزایش اندازه این لکهها و تعداد آنها اعوجاج یا کم سویی بینایی اتفاق میافتد و فرد هنگام مطالعه بیشتر متوجه آن میشود. در مراحل پیشرفتهتر بیماری دژنراسیون ماکولای خشک نازک شدگی لایه سلولهای حساس به نور در لکه زرد چشم منجر به تحلیل رفتن یا مرگ بافت میشود. در شکل تحلیل رفتن دژنراسیون ماکولای خشک، بیماران ممکن است در مرکز بینایی خود لکههای تیره مشاهده کنند. در مراحل پیشرفته بیماران بینایی مرکزی خود را از دست میدهند.
• نوع مرطوب: نوع مرطوب دژنراسیون ماکولا با رشد رگهای خونی ناهنجار از کروئید (مشیمیه) زیر لکه زرد شناخته میشود که به این پدیده پیدایش نو رگ در کروئید (نئوواسکولاریزاسیون کروئیدی) میگویند. این رگهای خونی، خون و مایعات را به شبکیه نشت میدهند که موجب اعوجاج بینایی میشود به این صورت که خطوط صاف موجدار به نظر میرسند و لکههای تیره (لکه کور) در میدان دید، دیده میشوند و بینایی مرکزی کاهش مییابد. این رگهای خونی ناهنجار درنهایت اثر گذاشته و موجب از دست رفتن دائمی بینایی مرکزی میشوند.

بیشتر بیماران دژنراسیون ماکولا به نوع خشک آن مبتلا هستند و بخشی از بینایی مرکزیشان را از دست میدهند. دژنراسیون ماکولا نوع خشک میتواند به نوع مرطوب تبدیل شود. اگرچه تنها 10% از افراد مبتلا به دژنراسیون ماکولا به نوع مرطوب آن دچار میشوند، اما این عده اکثریت افرادی را تشکیل میدهند که بهواسطه این بیماری دچار کاهش شدید بینایی میگردند.
افرادی که دچار دژنراسیون ماکولا هستند حتماً باید بهطور منظم به پزشک مراجعه کنند و بیناییشان بهدقت ارزیابی شود.
دژنراسیون ماکولای خشک و مرطوب هر دو بر اساس شدت دستهبندی میشوند: اولیه، میانی و پیشرفته که این سه دسته به درجه صدمه واردشده به لکه زرد اشاره دارد. از هر ده مورد دژنراسیون ماکولای میانی و پیشرفته، شش مورد به سبب نوع مرطوب آن است.
چه عاملی بیماری دژنراسیون ماکولا وابسته به سن را ایجاد میکنند؟
در افراد مبتلا به دژنراسیون ماکولا وابسته به سن، سلولهای اپیتلیال رنگدانه دار شبکیه (RPE) با افزایش سن دیگر درست کار نمیکنند. این سلولها بهتدریج نمیتوانند مواد مغذی کافی به سلولهای استوانهای و مخروطی برسانند و محصولات جانبی و زاید ایجادشده توسط سلولهای مخروطی و استوانهای را نمیتوانند خارج کنند. درنتیجه رسوبات غیرطبیعی کوچکی به نام دروسن زیر شبکیه تشکیل میشوند. در این زمان سلولهای رنگدانه شبکیه و سلولهای مخروطی و استوانهای مجاور آن شروع به تخریب شدن کرده و میمیرند.
در موارد دیگر عاملی موجب تشکیل رگهای خونی جدید در کروئید میشود که این پدیده دژنراسیون ماکولای مرطوب را موجب میشود. مشخص نیست چه چیزی موجب تشکیل رگهای خونی جدید میشود اما ممکن است برخی محصولات زایدی که از سلولهای اپیتلیال رنگدانه دار شبکیه نمیتوانند دفع شوند، برای تلاش در جهت حذف مواد زاید موجب ایجاد رگهای خونی جدید شوند. علت دقیق عدم عملکرد درست سلولهای اپیتلیال رنگدانه دار شبکیه در این افراد هنوز مشخص نیست اما برخی عوامل زمینهساز، خطر آن را افزایش میدهند:
• سیگار کشیدن
• احتمال فشارخون بالا (بر اساس شواهد غیر قاطع)
• سابقه خانوادگی دژنراسیون ماکولا وابسته به سن (این بیماری مستقیماً وراثتی نیست اما درصورتیکه دریکی از اعضای خانواده وجود داشته باشد احتمال آن بیشتر میشود)
• نور خورشید. تأثیر این مورد هنوز ثابت نشده اما مطالعات آزمایشگاهی نشان میدهد که پرتوهای نور خورشید (UVA و UVB) به شبکیه صدمه میزنند.
دژنراسیون ماکولا به نظر میرسند در افراد نژاد سفیدپوست شایعتر از سایر نژادها باشد.
علائم دژنراسیون ماکولا وابسته به سن:

• اصلیترین علامت اولیه این بیماری تاری بخش مرکزی بینایی علیرغم استفاده از عینک همیشگی است. در مراحل اولیه این وضعیت، ممکن است متوجه موارد زیر شوید:
• برای مطالعه نیاز به نور بیشتر دارید
• کلمات کتاب یا روزنامه ممکن است به نظرتان تار باشند
• رنگها روشنی کمتری دارند
• در تشخیص چهرهها مشکلدارید
• یک علامت اولیه ویژه این بیماری اعوجاج دید است. معمولاً خطوط مستقیم بهصورت موجدار یا کج به نظر میرسند مثل خطوط یک نمودار گرافیکی یا خطوط بین کاشیهای حمام یا مرز هرگونه شیء صاف و غیره.
• یک لکه کور در وسط میدان دید. این لکه بهمرورزمان که سلولهای مخروطی و استوانهای بیشتری آسیب میبینند، بزرگتر میشود
• توهم بینایی (Visual hallucinations) در افرادی که به هر علتی کاهش شدید بینایی داشتهاند، شایع است. توهم بینایی که سندرم چارلز بونت نیز نامیده میشود در دژنراسیون شدید اتفاق میافتد. این افراد تصاویر مختلفی از الگوهای ساده تا تصاویر بسیار پیچیده میبینند. این تجربه ممکن است آشفته کننده باشد اما اگر از آن آگاه باشید و بدانید پدیدهای طبیعی در دژنراسیون ماکولا است، کمتر میترسید. باید بدانید این به آن معنی نیست که بیماری روانی جدی دارید. اگر توهم بینایی دارید، معمولاً ظرف هجده ماه بهبود میابد، اما در برخی افراد ممکن است سالها طول بکشد.

دژنراسیون ماکولا درد ندارد. علائم دژنراسیون ماکولای خشک 5 تا 10 سال طول میکشد تا شدید شود اما کاهش شدید بینایی به علت دژنراسیون ماکولای مرطوب سریعتر اتفاق میافتد.
درصورتیکه دچار کاهش بینایی یا اعوجاج دید شدید حتماً فوراً به پزشک یا بیناییسنج مراجعه کنید، کاهش بینایی به معنی دژنراسیون ماکولا نیست. وضعیتهای دیگر تهدیدکننده زندگی ممکن است با کاهش بینایی ناگهانی اتفاق بیفتند مانند جدا شدن شبکیه. در دژنراسیون ماکولا بینایی پیرامونی تحت تأثیر قرار نمیگیرد بنابراین این وضعیت موجب کوری کامل نمیشود.
نکته: اگر تنها بینایی یکچشم تحت تأثیر قرار بگیرد ممکن است متوجه هیچ علامتی نشوید چون چشم دیگر که سالم است بینایی را جبران میکند. وقتی هر دو چشم تحت تأثیر قرار بگیرند، احتمال بیشتری دارد که متوجه علائم شوید. افراد مسنتر باید معاینات منظم چشم داشته باشند و هر چشم را جداگانه بررسی کنند تا دژنراسیون ماکولا یا وضعیتهای چشمی دیگر مانند آبسیاه (گلوکوم) را زودهنگام تشخیص دهند.
دژنراسیون ماکولا وابسته به سن چطور تشخیص داده میشود؟
اگر علائمی مشابه دژنراسیون ماکولا مشاهده کردید ، پزشک یا متخصص بیناییسنجی (اپتیمتریست) شما را به چشمپزشک ارجاع میدهد. این کار باید فوراً انجام شود بهخصوص درصورتیکه هرگونه نشانهای از دژنراسیون ماکولای مرطوب وجود داشته باشد. چشمپزشک ممکن است از شما بخواهد به تکهای کاغذ دارای خطوط افقی و عمودی نگاه کنید تا میدان دید شما را بررسی کند. اگر متوجه شدید هر بخشی از خطوط را نمیبینید یا اعوجاج دارند دژنراسیون ماکولا یک علت محتمل مشکل بینایی شما محسوب میشود.
چشمپزشک پشت چشم را با میکروسکپ اسلیت لامپ بررسی میکند. این دستگاه با بزرگنمایی به چشمپزشک کمک میکند شبکیه را دقیق معاینه کند. میتوان از شبکیه عکسهای دیجیتالی گرفت. چشمپزشک به دنبال تغییراتی است که در دژنراسیون ماکولای خشک و مرطوب اتفاق میافتد.
آزمایش دیگر که مقطعنگاری همدوسی اپتیکی خوانده میشود، بیشتر مورداستفاده قرار میگیرد. این آزمایش غیرتهاجمی از پرتوهای ویژه نور برای اسکن شبکیه استفاده میکند و اطلاعات سهبعدی با جزئیات کامل درباره لکه زرد در اختیار پزشک قرار میدهد و نشان میدهد لکه زرد (ماکولا) غیرطبیعی یا ضخیم شده است یا نه. همچنین این تست زمانی که درباره خشک یا مرطوب بودن دژنراسیون ماکولا تردیدی وجود داشته باشد، مفید است. همچنین آزمایش مفیدی است که نتایج هرگونه درمان را نظارت و ارزیابی میکند.
اگر دژنراسیون ماکولای مرطوب تشخیص داده شود یا پزشک به آن ظنین باشد، تست بعدی به نام آنژیوگرافی فلورسئین ممکن است انجام شود. در این تست از بازو رنگ مخصوصی به رگها تزریق میشود و سپس چشمپزشک با نگاه کردن به چشمها از طریق ذرهبین مخصوص و گرفتن تصاویر با دوربین ویژه این کار، میتواند هرجایی که رنگ به لکه زرد نشت کرده پیداکرده و رگهای خونی غیرطبیعی را بیابد. این تست میتواند شدت و گستردگی بیماری را نشان دهد.
آیا درمانی برای دژنراسیون ماکولا وابسته به سن وجود دارد؟
برای دژنراسیون ماکولای خشک که شایعتر است، هیچ درمانی هنوز وجود ندارد اما برخی اقدامات میتوانند بینایی را به حداکثر برسانند و سلامت چشم را بهبود ببخشند. توانبخشی و خدمات کمبینایی در برخی بیمارستانها و مراکز ارائه میشود. اطلاعات لازم را میتوان از سایتهای آنلاین نیز دریافت نمود. ترک سیگار و محافظت از چشم در مقابل پرتوهای فرابنفش خورشید (با استفاده از عینک آفتابی استاندارد) برای محافظت از چشم و سلامت آن بسیار مهم هستند. رژیم غذایی متعادل و سالم سرشار از آنتیاکسیدانها و نیز افزودن برخی مکملهای غذایی نیز میتواند مفید باشد. به خاطر داشته باشید این نوع دژنراسیون ماکولا منجر به کاهش تدریجی بینایی ظرف حدود 5 تا 10 سال میشود.
در مورد دژنراسیون ماکولای کمتر شایع یعنی نوع مرطوب، درمانهایی وجود دارند که میتوانند پیشرفت کاهش بینایی را در برخی افراد متوقف کرده یا به تعویق بیندازند. درمانهای جدیدتر حتی میتوانند تا حدی کاهش بینایی ایجادشده را بازگردانند. درمانها میتوانند شامل داروهای ضد فاکتور رشد اندوتلیال عروقی (ضد VEGF )، درمان فتودینامیک و فتوکواگولاسیون با لیزر (laser photocoagulation) باشد.
داروهای ضد فاکتور رشد اندوتلیال عروقی
در سالهای اخیر گروهی از داروها به نام ضد فاکتور رشد اندوتلیال عروقی (ضد VEGF) تولیدشدهاند. فاکتور رشد اندوتلیال عروقی یک ماده شیمیایی است که در تشکیل عروق خونی جدید در لکه زرد در افراد مبتلابه دژنراسیون ماکولای مرطوب نقش دارد. با جلوگیری از عملکرد این ماده شیمیایی، به پیشگیری از تشکیل رگهای خونی غیرطبیعی کمک میشود. داروهای ضد این فاکتور رشد را بهعنوان داروهای ضد آنژیوژنیک (رگ زایی) نیز مینامند که به این معنی است که این دارو بر ضد موادی که موجب رگ زایی میشوند، عمل میکند.
داروهای ضد فاکتور رشد اندوتلیال عروقی عبارتاند از رانیبیزوماب ( ranibizumab)، پگاپتانیب (pegaptanib) و افلیبرسپت (aflibercept) . داروی دیگری به نام بواسیزوماپ (bevacizumab ) برای درمان این بیماری تائید نشده اما مؤثر است.
داروهای ضد فاکتور رشد اندوتلیال عروقی با استفاده از سوزن کوچکی مستقیماً به زجاجیه چشم تزریق میشوند. رانیبیزوماب را باید هر چهار هفته یکبار تزریق کرد. معیارهای بسیار خاصی توسط انستیتوی ملی سلامت و مراقبت امریکا تنظیمشده است که مشخص شود کدام بیماران واجد شرایط درمان هستند. تعادل بین فواید و خطرات این درمان باید بهدقت مدنظر قرار بگیرد. شواهدی از آزمایشهای این داروها که آنها را با هم و با درمانهای موجود مقایسه میکند بهدستآمده است. داروهای ضد فاکتور رشد اندوتلیال عروقی دستاورد قابلتوجهی در درمان دژنراسیون ماکولای مرطوب به شمار میآیند.
رانیبیزوماب بینایی را در یک نفر از هر سهنفری که تحت درمان آن قرارگرفتهاند، بهبود میبخشد اما این درمان در بیشتر افراد بینایی را حفظ کرده و مانع بدتر شدن وضعیت میشود. یک نفر از هر دهنفری که تحت درمان این دارو قرار میگیرند هیچ پاسخی به درمان نمیدهند. آزمایشهای بالینی این داروها در حال انجام است و داروهای دیگر ضد فاکتور رشد اندوتلیال عروقی را نیز شامل میشود. یک داروی دیگر از این گروه (افلیبرسپت) نیز بهعنوان گزینه درمانی توسط انستیتوی ملی مراقبت و سلامت امریکا توصیه میشود.
درمان فتودینامیک
این تکنیک درمانی در اواخر دهه 90 میلادی ابداع شد. دارویی به نام ورتپروفین به رگی در بازو تزریق میشود. ظرف چند دقیقه این ماده به پروتئینهایی که در رگهای خونی ناهنجار تشکیلشده در لکه زرد وجود دارند متصل میشود. نوری با امواج خاص به مدت یک دقیقه به داخل چشم تابانده میشود. ورتپروفین یک داروی حساس به نور است و هنگام تاباندن نور ذکرشده به رگهای خونی حاوی ورتپروفین، این ماده فعالشده و رگهای خونی در حال رشد ناهنجار را خراب میکند (به سلولهای مخروطی و استوانهای مجاور و رگهای خونی طبیعی آسیبی وارد نمیکند).
درمان فتودینامیک تنها در برخی موارد مناسب است و این بستگی به محل دقیق رگهای خونی جدید در حال رشد و گستردگی آنها دارد. این درمان برای همه موارد تأثیر ندارد اما میزان موفقیت آن در افراد تحت درمان بالا است. موفقیت به معنی پیشگیری از بدتر شدن کاهش بینایی است نه بازگرداندن بینایی ازدسترفته. درمان معمولاً هرچند ماه باید تکرار شود تا دائماً رگهای در حال تشکیل جدید را خراب کند. مزیت اصلی این روش بر فتوک فتوکواگولاسیون با لیزر این است که آسیب کمتری به شبکیه سالم وارد میکند.
فتوکواگولاسیون با لیزر
در این تکنیک پرتوی باریک لیزر بر روی رگهای خونی جدید و کوچک در حال تشکیل تابانده میشود. با این روش رگهای جدید خونی در حال گسترش نابود میشوند و بنابراین مانع از پیشرفت بیماری میشود. افرادی که تحت این درمان قرار میگیرند، لکه تیره یا سیاه برای همیشه در بیناییشان ایجاد میشود و بینایی ازدسترفتهشان بازنمیگردد.
کواگولاسیون با لیزر تنها برای موارد کمی مؤثر و مناسب است و این بستگی به محل رگهای خونی در حال تشکیل و ناهنجار دارد چون لیزر ممکن است به سلولهای مخروطی و استوانهای نیز آسیب وارد کند. رگهای خونی جدیدِ در حال تشکیلِ بسیار نزدیک به گودی مرکزی (fovea)، محل مناسبی برای درمان لیزر نیست، چون خطر تشدید کاهش بینایی ناشی از آسیب لیزر یا باقی ماندن اثر زخم به علت درمان لیزر را افزایش میدهد. گودی مرکزی که بیشترین تراکم یاختههای مخروطی چشم را داراست در لکهٔ زرد قرار دارد.
درمانهای دیگر
درمانهایی مانند پرتودرمانی، داروهای دیگر و جراحی شبکیه در حال بررسی هستند. مثلاً تکنیک جراحی برای پیوند بخشی از شبکیه پیرامونی به ناحیه لکه زرد مشکلدار، در حال بررسی است. اعتبار این درمانهای جدید مشخص نیست. درمان دژنراسیون ماکولا حوزه فعالی در تحقیقات است و درمانهای آن در آینده نزدیک بهبود خواهند یافت.
رژیم غذایی، مکمل و دژنراسیون ماکولا

برخی از افرادی که دچار این بیماری میشوند (چه نوع خشک چه مرطوب) میتوانند از مکملهای ویتامینه و مواد معدنی بهره ببرند. این مکملها میتوانند پیشرفت بیماری را کند کنند. تصور میشود این روش در برخی افراد مانند افرادی که بیماریشان پیشرفت کرده یا کاهش بینایی را در یکچشم دارند بیشتر مؤثر باشد. محصولات متعدد بدون نسخه قابل تهیه هستند. این مکملها داروهای دارای تأییدیه نیستند و معمولاً توسط پزشک تجویز نمیشوند.
ترکیب مشخصی از مواد معدنی و ویتامینهای با دوز بالا آزمایششده و مشخصشده که بیشترین تأثیر را دارند. این ترکیب شامل ویتامین ث 500 میلیگرم، ویتامین ای 400 واحد، لوتئین 10 میلیگرم، زیگزانتین 2 میلیگرم، اکسید روی حداقل 25 میلیگرم و اکسید مس بهصورت روزانه.
نگرانیهای وجود دارد که این دوز بالای ویتامینها و مواد معدنی ممکن است منجر به عوارضی در برخی افراد شود. برخی ویتامینها با بیماریهای خاصی ارتباط دارند. بتاکاروتنها در افراد سیگاری خطر سرطان ریه را افزایش میدهند بنابراین این مکملها در افرادی که اکنون یا درگذشته سیگاری بودهاند، توصیه نمیشود. ویتامین ای با افزایش خطر بیماریهای قلبی در افراد مبتلابه دیابت یا بیماری عروق خونی مرتبط است. روی ممکن است خطر مشکلات کلیه و مثانه را افزایش دهد. به دلیل این مشکلات بالقوه باید پیش از شروع مصرف این مکملها با پزشک صحبت کنید.
کمک سودمند

وقتی بینایی شما دچار ضعف میشود، ممکن است چشمپزشک شما را به کلینیک کم بینایی ارجاع دهد. کارکنان کلینیک تمرینات و توصیههایی به شما میدهند که به شما کمک میکند بر ضعف بینایی خود فائق بیایید.
این کمکها ممکن است شامل موارد زیر باشد:
• لنزهای ذرهبینی، کتابهای با قلم درشت، چراغ مطالعه که با نور کافی به خواندن کمک میکند
• ابزارهایی مانند دستگاههای کمککننده در آشپزخانه و ساعت سخنگو
• ثبتنام بهعنوان فرد کمبینا یا نابینا. چشمپزشک شما میتواند به شما گواهی نقص بینایی دهد تا بتوانید از مراکز مربوطه کمک دریافت کنید.
چه اقدامات دیگری میتوانم انجام دهم؟

• اگر سیگار میکشید، آن را ترک کنید. اگر سیگاری باشید، با ترک آن جلوی خیلی از صدمات را میگیرید. سیگار عامل زمینهساز بسیاری از بیماریها ازجمله دژنراسیون ماکولا است.
• رژیم غذایی متعادل داشته باشید تا مطمئن شوید ویتامینهایی که به کند شدن پیشرفت دژنراسیون ماکولا کمک میکند را به مقدار زیادی دریافت میکنید.
• در مورد رانندگی دقت کنید. اگر تشخیص دادهشده که دچار نقص بینایی هستید نباید رانندگی کنید. برای رانندگی مطمئن باید بتوانید درحالیکه عینک معمولی خود را استفاده میکنید، از فاصله بیستمتری پلاک اتومبیل جلویی را بخوانید و غیره.
• آزمایشهای منظم بینایی را با افزایش سن انجام دهید. حتی اگر هیچ تغییری در بینایی خود مشاهده نمیکنید باید هر دو سال یکبار به پزشک مراجعه کنید. یک آزمایش چشم اغلب میتواند علائم اولیه هر مشکل چشمی را پیشازاین که خودتان متوجه تغییری در بینایی شوید، شناسایی کند. چشمپزشک ممکن است بگوید چند وقت یکبار برای چکاپ چشم مراجعه کنید (این بستگی بهسلامت عمومی، سن، سابقه خانوادگی و وضعیتهای دیگر پزشکی دارد). شناسایی زودهنگام مشکلات اغلب به درمان مؤثرتر منتهی میشود.







نظر کاربران
کاربر گرامی، لطفاً توجه داشته باشید که این بخش صرفا جهت ارائه نظرات شما درباره ی این مطلب در نظر گرفته شده است. در صورتی که سوالی در رابطه با این مطلب دارید یا نیازمند مشاوره هستید، فقط از طریق تماس تلفنی با بخش مشاوره اقدام نمایید.