راهنمای تصویری جامع هپاتیت: علائم، روش های پیشگیری و درمان
۲۱ خرداد ۱۳۹۳ 5235 بازدیدکننده 0 نظر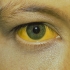 در این مقاله می خوانید
در این مقاله می خوانید
هپاتیت بیماری التهاب کبد است که میتواند باعث عوارض و مشکلات جدی برای سلامتی فرد مبتلا بشود. در این مقاله با این بیماری و روشهای پیشگیری و درمان آن آشنا میشوید. ...
هپاتیت چیست ؟
هپاتیت التهاب کبد است که ممکن است به واسطه داروها، مصرف الکل یا وضعیتهای پزشکی مشخصی ایجاد شده باشد، اما در بیشتر موارد به واسطه ویروسی که کبد را تحت تأثیر قرار میدهد ایجاد میشود. این نوع هپاتیت به عنوان هپاتیت ویروسی شناخته شده و متداولترین شکل آن هپاتیت A، B و C است.
علائم هپاتیت

گاهی اوقات، در هفتههای اول ابتلا به عفونت، هیچ علامتی در فرد مبتلا دیده نمیشود (که به آن مرحله حاد گفته میشود)؛ اما در صورتی که علائمی وجود داشته باشد، در هر سه نوع هپاتیت، خستگی، تهوع، کاهش اشتها، درد شکم، تب خفیف و زردی چشم یا پوست دیده میشود. وقتی هپاتیت B و C مزمن میشود ممکن است سالها بدون علامت باشد، و زمانی که بالاخره علائم هشداردهنده ظاهر شوند، کبد ممکن است دیگر آسیبدیده باشد.
هپاتیت A : چه اتفاقی میافتد؟

هپاتیت A شدیداً مسری بوده و میتواند به شیوههای مختلفی از فردی به فرد دیگر منتقل شود. معمولاً این هپاتیت تنها بیماری خفیفی ایجاد میکند و بسیاری از مردمی که به آن مبتلا هستند هرگز خود متوجه نمیشوند. این ویروس تقریباً همیشه به خودی خود از بین میرود و موجب آسیب بلندمدت به کبد نمیشود.
هپاتیت A: چگونه گسترش مییابد؟

هپاتیت A معمولاً از طریق آب یا غذای آلوده منتقل میشود. درصورتیکه دست فرد مبتلایی که پس از اجابت مزاج دست خود را نشسته است با غذا تماس داشته باشد، میتواند باعث آلودگی غذا شود. در این وضعیت مقدار بسیار کمی مدفوع عفونی به غذا وارد میشود. مصرف سبزیها، میوهها و غذاهای دریایی خام و غذاهای نیم پخته معمولاً مسئول اصلی انتقال هپاتیت A هستند. اگر کارکنان مهدکودک دقت کافی در مورد شستوشوی دستهای خودشان پس از تعویض پوشک بهخرج ندهند، این ویروس ممکن است در این مراکز گسترش پیدا کند.
هپاتیت A: چه افرادی در خطر قرار دارند؟

زمینهساز اصلی هپاتیت A مسافرت یا زندگی در کشوری است که میزان ابتلای هپاتیت A در آن بالا است. بهتر است توصیههای مرکز کنترل بیماریها را در مورد شیوع اخیر این بیماری پیش از مسافرت مورد توجه قرار دهید. مصرف غذاهای خام یا نوشیدن آب شیر در مسافرت میتواند خطر آن را افزایش دهد. کودکانی که در مهدکودک هستند در خطر بیشتری قرار دارند.
هپاتیت B: چه اتفاقی میافتد؟

بسیاری از بزرگسالانی که به این بیماری مبتلا میشوند علائم خفیفی را به مدت کوتاهی تجربه کرده و سپس خود به خود بهتر میشوند. اما برخی از مردم قادر نیستند ویروس هپاتیت B را از بدن خود خارج کنند و عفونت به مدت طولانی در بدن آنها باقی میماند. تقریباً 90 درصد از نوزادانی که به این ویروس مبتلا میشوند آن را در تمام طول عمر خود خواهند داشت. به مرور زمان هپاتیت B مزمن میتواند منجر به مشکلات جدی مانند آسیب کلیه، نارسایی کبد و سرطان کبد شود.
هپاتیت B: چگونه گسترش مییابد؟
هپاتیت B از تماس با خون یا مایعات بدن فرد مبتلا منتقل میشود. در برخی از کشورها بیشتر از طریق رابطه جنسی محافظت نشده این بیماری انتقال مییابد. همچنین با استفاده از مسواک، تیغ اصلاح یا سوزن مشترک با فرد عفونی ممکن است این بیماری منتقل شود. مادر مبتلا نیز میتواند ویروس را به فرزندش در حین وضع حمل منتقل کند. هپاتیت B با آغوش گرفتن، غذای مشترک یا سرفه منتقل نمیشود.
هپاتیت B: چه افرادی در خطر قرار دارند؟

هر فردی ممکن است به این بیماری مبتلا شود، اما افرادی که چند شریک جنسی دارند یا تزریقات غیرقانونی (از جمله مواد مخدر) انجام میدهند در خطر بیشتری قرار دارند. عوامل خطر دیگر شامل افرادی است که با بیماران مبتلا زیاد سر و کار دارند مانند پزشکان و پرستاران و افرادی که با فرد مبتلا زندگی میکنند.
هپاتیت C: چه اتفاقی میافتد؟

حدود 25 درصد از افرادی که به این بیماری مبتلا میشوند، پس از عفونت مزمن بر ویروس غلبه میکنند. در بقیه مردم ویروس در بدن به مدت طولانی باقی میماند. هپاتیت C مزمن میتواند منجر به مشکلات بسیار جدی از جمله نارسایی کبد و سرطان کبد شود. خوشبختانه روشهایی برای مدیریت ویروس و کاهش تأثیر آن بر کبد وجود دارد.
هپاتیت C: چگونه منتقل میشود؟
هپاتیت C از طریق خون آلوده منتقل میشود. در برخی کشورها استفاده از سوزن مشترک یا تزریق مواد مخدر متداولترین عوامل گسترش عفونت هستند. خالکوبی یا هر گونه ایجاد خراش در پوست با سوزن آلوده یکی دیگر از روشهای متداول انتقال است. مادر ممکن است ویروس را هنگام تولد به فرزندش منتقل کند. در موارد نادر، رابطه جنسی محافظت نشده نیز ممکن است هپاتیت C را گسترش دهد اما خطر آن زیاد نیست.
هپاتیت C: چه افرادی در خطر قرار دارند؟

افرادی که تزریقات غیرقانونی انجام میدهند حتی اگر یک بار یا در گذشته دور این کار را انجام داده باشند ممکن است به هپاتیت C مزمن مبتلا شده باشند. چون اغلب هیچ علامتی وجود ندارد. بسیاری از افرادی که سابقاً معتاد بودهاند ممکن است ندانند که به این بیماری مبتلا شدهاند. افرادی که سالها پیش خون دریافت کردهاند نیز در خطر بیشتری قرار دارند، چرا که قبلاً خون اهدا شده برای ویروس هپاتیت C بررسی نمیشد.
چگونه هپاتیت تشخیص داده میشود؟
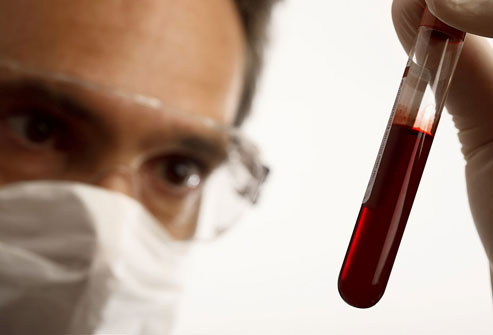
هپاتیت مزمن میتواند بدون علامت سالها کبد را مورد حمله قرار دهد. اگر عفونت مورد تشخیص، نظارت و درمان قرار نگیرد، در نهایت در بسیاری از این مردم آسیبهای جدی کبد اتفاق خواهد افتاد. خوشبختانه آزمایشهای خون میتوانند مشخص کنند آیا شما هپاتیت ویروسی دارید یا خیر و اگر چنین است به کدام نوع مبتلا هستید.
چه افرادی باید تحت درمان هپاتیت باشند؟

آزمایش برای افرادی که عوامل خطر ذکرشده را دارند به خصوص افرادی که تزریق مواد یا شریک های جنسی متعدد داشتهاند لازم است. همچنین مردم آسیا باید مورد آزمایش قرار بگیرند. مرکز کبد دانشگاه استنفورد تخمین زده است که از هر 10 آسیایی که در امریکا زندگی میکند یک نفر هپاتیت مزمن B دارد. بسیاری از آنها احتمالا ویروس را از زمان تولد داشتهاند.
در صورتی که نتیجه آزمایش مثبت باشد

اگر آزمایش شما مثبت باشد میتوانید برای محافظت از همسر خود اقداماتی انجام دهید. افراد مبتلا به هپاتیت A مرتباً باید دستان خود را بشویند. افراد مبتلا به هپاتیت B و C باید از استفاده از وسایل مشترک مانند ناخنگیر، تیغ اصلاح یا مسواک خودداری کنند. همه افراد خانه باید واکسن هپاتیت B را دریافت کنند. یک اقدام مهم، مراجعه به متخصص برای بحث درباره گزینههای درمانی است.
درمان: هپاتیت A

این بیماری تقریباً همیشه به خودی خود خوب میشود و هیچ درمانی نیاز ندارد. اگر در این شرایط تهوع شما را آزار میدهد، چند وعده غذایی کم حجم در طول روز به جای وعدههای غذایی حجیم مصرف کنید. آب، آب میوه و نوشیدنیهای ورزشی بنوشید تا بدن بی آب نشود و تا زمانی که بهتر شوید از ورزش شدید دوری کنید.
درمان: هپاتیت B مزمن

هدف از درمان هپاتیت ب مزمن کنترل ویروس و جلوگیری از آسیب به کبد است. این کار با نظارت منظم علائم بیماری کبد شروع میشود. داروهای ضد ویروسی ممکن است مفید باشند اما هر کسی نمیتواند آنها را مصرف کند، یا ممکن است نیازی به دارو نداشته باشد. درباره خطرات و فواید درمان ضد ویروسی با پزشک خود صحبت کنید.
درمان: هپاتیت C مزمن

متداولترین درمان هپاتیت C مزمن، ترکیب داروهای ضد ویروسی به نام اینترفرون و ریباویرین است. اینترفرون به صورت تزریق و ریباویرین به صورت قرص مصرف میشود. مطالعات نشان میدهد این ترکیب میتواند در نیمی از بیماران، هپاتیت C را معالجه یا کنترل کند، اما عوارض جدی نیز میتواند در بر داشته باشد. به علاوه، همه افراد نیاز به درمان ندارند. پزشک گزینههای درمانی را بر اساس میزان فعالیت ویروس به شما پیشنهاد میکند.
نظارت بر هپاتیت مزمن
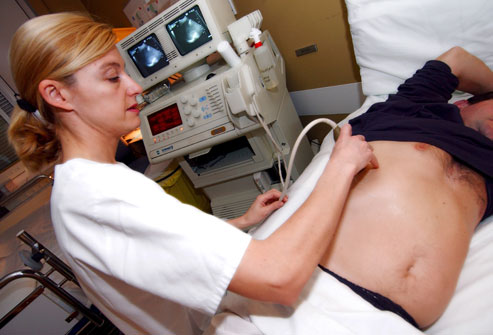
نظارت دقیق، پایه اصلی مدیریت هپاتیت مزمن B و C است. پزشک آزمایشهای خون منظم را توصیه میکند تا وضعیت کبد را زیر نظر داشته باشد. سیتیاسکن و اولترا سوند نیز علائم آسیب کبد را نشان میدهند. اگر ویروس موجب هیچ مشکلی برای کبد نشود ممکن است نیازی به درمان نداشته باشید، اما باید به طور منظم آزمایش دهید تا تغییرات را تحت نظر بگیرید. در صورتی که بیماری زودهنگام تشخیص داده شده باشد، درمان مشکلات بعدی سادهتر است.
عوارض بعدی: سیروز

یکی از متداولترین عوارض هپاتیت مزمن سیروز است. سیروز کبد، ایجاد بافت همبند در کبد است که میتوان آن را با نمونهبرداری مشخص نمود. سیروز عملکرد کبد را دشوار ساخته و میتواند به نارسایی کبد منجر شود که بیماری تهدیدکننده زندگی به شمار میآید. علائم آن شامل خستگی، تهوع، کاهش وزن و تورم در شکم و پا است. در موارد شدید، بیماران ممکن است گیجی و زردی را نیز تجربه کنند.
عوارض: سرطان کبد

هپاتیت ویروسی اصلیترین علت سرطان کبد است. بنابراین افراد مبتلا به هپاتیت مزمن B یا C حتی اگر مشکلی ندارند باید مرتب تحت نظر باشند. آزمایشهای خون میتوانند پروتئینهایی که وجود سرطان کبد را نشان میدهند شناسایی کنند. اولتراسوند، سیتیاسکن و ام آر آی میتوانند ضایعات غیرطبیعی در کبد را شناسایی کنند. نمونهبرداری برای تعیین این که این ناحیه سرطانی شده یا نه لازم است. تومورهایی که زودهنگام تشخیص داده میشوند با جراحی برداشته میشوند اما درمان بیشتر سرطانهای کبد دشوار است.
پیوند کبد
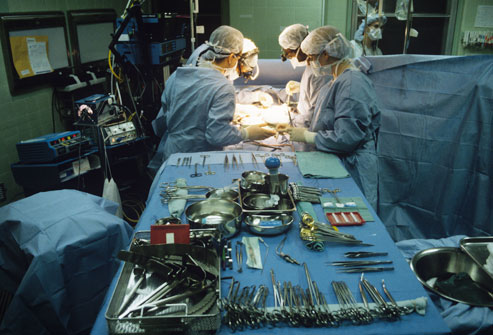
کبد اندامی حیاتی است که به متابولیسم، گوارش، سم زدایی و تولید بسیاری از پروتئینهای مورد نیاز بدن کمک میکند. اگر بخش بزرگی از کبد آسیب ببیند و قابل ترمیم نباشد کبد دیگر قادر به انجام این وظایف نخواهد بود. انسان بدون کبد فعال نمیتواند زنده بماند. در این مورد پیوند کبد میتواند بهترین امید فرد باشد. با این روش میتوان یک کبد سالم از فرد اهداکننده را در اختیار بیمار قرار داد.
واکسنهای هپاتیت A و B

واکسنهایی برای محافظت در مقابل هپاتیت A و B وجود دارد. مرکز کنترل بیماریها توصیه میکند واکسن هپاتیت A برای همه کودکان در سنین 12 تا 23 ماه و بزرگسالانی که قصد مسافرت به نواحی پر خطر را دارند تزریق شود. افراد مبتلا به هپاتیت مزمن B یا C نیز باید واکسن هپاتیت A را در صورتی که پیش از این در برابر آن ایمن نشدهاند دریافت کنند. واکسیناسیون هپاتیت B برای همه نوزادان در هنگام تولد و بزرگسالانی که هر یک از عوامل خطری که پیش تر ذکر شد را دارند توصیه میشود. برای هپاتیت C هنوز واکسنی وجود ندارد.
محافظت از کبد

اگر هپاتیت مزمن دارید، میتوانید اقداماتی برای محافظت از کبدتان انجام دهید. پیش از مصرف هر گونه دارو یا مکمل با پزشک صحبت کنید، چون ممکن است به کبد فشار وارد کرده و یا برای افراد مبتلا به بیماریهای کبد بیخطر نباشد. مهمتر از همه این که به طور منظم تحت نظر باشید. با مشاهده هر گونه تغییر در کبد میتوانید اقدامات لازم را انجام دهید و یک قدم از ویروس جلوتر باشید.





نظر کاربران
کاربر گرامی، لطفاً توجه داشته باشید که این بخش صرفا جهت ارائه نظرات شما درباره ی این مطلب در نظر گرفته شده است. در صورتی که سوالی در رابطه با این مطلب دارید یا نیازمند مشاوره هستید، فقط از طریق تماس تلفنی با بخش مشاوره اقدام نمایید.